Paciente con ICTUS
MEDIDAS GENERALES ANTE UN PACIENTE CON ICTUS. INFORMACIÓN GENERAL
Nuestro cerebro, igual que el resto de los órganos de nuestro cuerpo, está irrigado por vasos sanguíneos, a través de los cuales le llegan los nutrientes necesarios para su funcionamiento.
¿QUÉ ES UN ACCIDENTE VASCULAR CEREBRAL O ICTUS?
Es una interrupción de la llegada de la sangre a nuestro cerebro. Puede estar ocasionada por la presencia de un coágulo o la ruptura de la pared de un vaso sanguíneo.
Cualquiera de estas situaciones producirá un daño en el tejido cerebral y en las neuronas que lo forman, por ello dejarán de funcionar de forma correcta.
El síntoma dependerá del lugar donde se ha producido el daño y de las funciones que estas neuronas realizaban.
AUTOCUIDADO DE SUS NECESIDADES:
Las secuelas condicionarán una serie de limitaciones para realizar actividades cotidianas. Tener en cuenta que el soporte de un familiar, del material necesario, es importante para el éxito del proceso.
Por ello se deben tomar una serie de medidas especiales y tener en cuenta estas sugerencias:
HIGIENE PERSONAL
- Puede que necesite ayuda para la higiene diaria
- Tenemos que tener en cuenta que el entorno debe de ser seguro
- Potenciar al máximo su autonomía.Si el paciente no puede levantarse de la cama, se realizará allí la higiene pidiendo su máxima colaboración.
- No olvidar el cuidado de la mano afectada. Tiende a mantenerse cerrada y favorece la sudoración y el mal olor. Por ello recomendamos ejercicios de extensión de la mano.
- Si padece trastornos sensitivos, se comprobará la temperatura del agua para evitar quemaduras.
- Secar bien y evitar la humedad, sobre todo en los pliegues de la piel.
- Proteger y cuidar la piel con cremas hidratantes, extremando el cuidado en las zonas con prominencias óseas.
Para el afeitado, es más seguro usar máquina eléctrica, excepto en pacientes portadores de marcapasos.
- No olvidar la higiene bucal y dental. Pueden ser útiles los cepillos de mango largo.
- Puede ser necesaria la ayuda para la higiene del cabello y el cuidado de las uñas.
HIGIENE EN EL BAÑO :
Si la persona puede desplazarse, es mejor hacerlo en el cuarto de baño.
Con sencillas adaptaciones el paciente podrá colaborar:
- Silla o taburete en el plato de ducha.
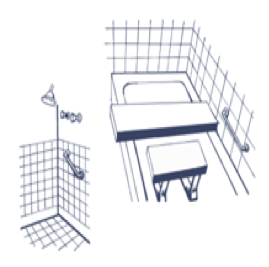
- Madera transversal en la bañera para usarla de asiento
- Barandilla junto a la bañera y WC
- Suelo antideslizante en la bañera o ducha
- No colocar alfombras para evitar que el paciente tropiece y caiga.
Para entrar en la bañera se apoyará primero en la pierna afectada y para salir, en la pierna no afectada.
- Para salir de la bañera, colocar una alfombra de baño o toalla gruesa para evitar resbalones.
- No es aconsejable que se quede solo en el baño.
HIGIENE EN LA CAMA:
- Ha de realizarse diariamente y pidiendo al paciente su colaboración.
- Preparar el material antes de empezar, evitando corrientes de aire. Necesitará:
ü 2 palanganas: una con agua y jabón y otra con agua limpia.
ü 1 esponja.
ü 1 toalla grande
ü Crema protectora para la piel.
ü Protector para no mojar el colchón.
- Procedimiento:
- Primero se lavará la cara y el cuerpo con el paciente hacia arriba. Después se movilizará hacia un lado para lavarle la espalda.
Secar muy bien evitando la humedad de la piel especialmente en los pliegues.
Proteger la piel con crema hidratante extremando el cuidado en las zonas de prominencias óseas.
Potenciar la autonomía en la higiene personal.
- VESTIRSE Y DESVESTIRSE
- Se aconseja colocar toda la ropa de forma ordenada y según el orden de uso.
- Es preferible que se vista y desvista sentado, si es posible.
- Es preferible comenzar a vestirse primero por la extremidad afectada y desvestirse al revés.
- Al principio es mejor utilizar piezas de vestir prácticas, fáciles de poner y holgadas, como ropa deportiva con elástico en la cintura (chándal), corbatas con cinta elástica, zapatillas cerradas con "velcro", ropa sin botones (cremalleras, etc.).
- Para vestirse y desvestirse, es mejor estar sentado. Con las dos manos juntas, poner la pierna afectada encima de la pierna sana y así será más fácil poner el calcetín y los pantalones.
- Uso de cinturón en pantalones y faldas por si fuera necesario sujetar al paciente, ya sea para evitar una caída o para ayudarlo en un desplazamiento.
- Existen calzadores de mango largo que pueden servir de ayuda para calzarse sin agacharse.
- ALIMENTACIÓN
La alimentación puede verse afectada de forma directa (alteración en la deglución)o indirecta (imposibilidad de preparar los alimentos o de alimentarse por sí mismo).
La deglución de líquidos puede estar alterada, por esto es mejor espesarlos. Los sólidos es recomendable triturarlos hasta conseguir una consistencia tipo "puré". En el caso de los líquidos, se tendrán que espesar.
Fomentar que el paciente coma solo, aunque lo haga lentamente, para potenciar su autonomía.
Para facilitar la alimentación, pueden resultar de gran ayuda los platos hondos, con adaptaciones en la base de goma para que no resbale y cubiertos provistos de mangos especiales. Los utensilios han de estar al alcance de su mano sana.
Para comer ha de inclinarse hacia delante con la extremidad afectada bien apoyada. Los pacientes con movilidad reducida, que están muchas horas sentados, sufren con frecuencia estreñimiento. Se recomienda una dieta rica en frutas y verduras.
En el caso de presentar esta dificultad para deglutir se recomienda hacer un "test de disfagia" antes del inicio de la alimentación oral. Su médico o enfermera de referencia le informarán.
Si presenta parálisis facial debemos dar de comer por el lado que moviliza y debemos revisar la boca antes de dar otra cucharada, asegurando que no acumula alimento en la lado paralizado.
En este caso también aconsejamos que coma pequeñas raciones, lentamente y de forma más frecuente, para evitar que se canse.
Si el enfermo puede comer sin dificultad de deglución, siga una dieta lo más parecida a la habitual.
Procurar una alimentación sana, con bajo contenido en grasas y colesterol y una adecuada aportación de verduras y fruta.
Cuando esta enfermedad se asocia a otras enfermedades como la diabetes, hipertensión, la dieta se modificará según les recomendaciones que lo indiquen.
Con dificultad importante, es necesario el uso de sondas nasogástricas.
- INCONTINENCIA URINARIA:
Usar protectores absorbentes en las mujeres y colectores en los hombres, evitando siempre que sea posible el uso de sondas vesicales.
Establecer un horario para reeducar esta función alterada, facilitando el acceso al WC (es aconsejable un elevador de baño), u ofreciendo la cuña o botella cada 2 h., al menos durante el día.
Es importante la ingesta adecuada de líquidos (al menos 2 litros), entre las 8 de la mañana y las 8 de la tarde, si no existe contraindicación médica al respecto por otro motivo.
Reconocer las señales que indiquen la necesidad de orinar, si el paciente no es capaz de comunicarse. Hay signos (como los movimientos de la parte baja del abdomen, cara de enfado, nerviosismo, sudoración...) que pueden indicar esta necesidad.
Animar al paciente a sentarse lo antes posible para orinar. Realizar ejercicios que ayuden a iniciar la micción. Puede ser útil comprimir la parte baja del abdomen, poner agua caliente, acariciar la parte interna del muslo, abrir un grifo... Por la noche dejarle el caminador o bastón si lo necesita para caminar.
Antes de acostarse, es conveniente intentar una micción para dejar la vejiga vacía y dejar a disposición del paciente un sistema para que pueda avisar.
- RETENCIÓN URINARIA:
Puede ser necesario que el paciente o un familiar aprenda la técnica de sondaje vesical
Ha de explicarse al paciente que la sonda es una medida provisional. Mientras tanto es recomendable una adecuada ingesta de líquidos y mantener una buena higiene local.
- ESTREÑIMIENTO
La distensión (hinchazón) abdominal, náuseas y espasmos abdominales pueden ser signos que indiquen la necesidad de defecar.
Siga una dieta adecuada con alto contenido en fibra. Incluir alimentos laxantes.
No se automedique. Intente evitar la dependencia de laxantes.
Ingesta de líquidos: Mínimo 2 litros al día, si no hay otra patología que lo desaconseje
Mantener la máxima actividad física posible.
- DIARREA
Si es intensa o duradera, ha de consultar a su médico.
Seguir dieta astringente.
Prevenir la deshidratación tomando líquidos
- PREVENCIÓN DE LAS COMPLICACIONES POR LA INMOVILIDAD
Si presenta secuelas en la movilidad como pérdida de fuerza, esto puede ocasionar una serie de complicaciones: dolor, posturas anómalas, úlceras, problemas venosos…
Le recomendamos por lo tanto:
- Evitar que permanezca en la cama durante el día. Para ello dispondremos de una butaca cómoda junto a la cama para poder sentarse.
- Si la movilidad está muy reducida, evitar que la piel se ulcere colocando cojines suaves en la butaca.
- Deben realizarse cambios posturales de manera rutinaria.
- A veces es necesario el uso de ciertos aparatos para evitar deformidades (cabestrillo, férulas...).
- Progresivamente es necesario ir potenciando su autonomía en la movilización, según sus posibilidades.
- Mover todas las articulaciones menos 2 veces cada día.
- Soporte o arco en la cama para evitar que los pies aguanten el peso de las mantas.
- Evitar arrugas y dobleces de la ropa
- Con la ayuda de sus familiares, deberán realizarse masajes de forma circular en la espalda y prominencias óseas con crema hidratante. Si aparecen enrojecimientos en estas zonas se evitará el roce, dejándolas al aire.
- Cuando esté tumbado hacia arriba, las manos deben estar mirando hacia arriba y abiertas. Una almohada debe evitar la rotación hacia el exterior de la pierna afectada. El cuerpo bien alineado evitando que el cuello quede flexionado.
- De lado sobre las extremidades afectadas: El hombro no afectado avanzado y el codo afectado en extensión. Colocar una almohada entre las dos rodillas, con la pierna no afectada un poco más avanzada. En la espalda poner otro cojín para evitar que el cuerpo se gire.
- Para ponerle de un lado u otro, primero hay que entrecruzar y girar la pierna paralizada, para luego rotar todo el cuerpo hacia el lado sano.
- En algunos casos pueden ser útiles colchones antiescaras.
- Utilizar cojines para las zonas de apoyo, evitando así las rotaciones involuntarias y de este modo conseguir posiciones de más confort.
- COMUNICACIÓN
-Hablarala personadeformaclaray sencilla, singritos. Situarseen su campovisual.Serdirectos, con mensajescortos.
- Cuando lacomprensión esnormalyhay alteracióndel habla, es recomendable el usode fichascon dibujos, lápiz y papel, pizarra, ordenadores...
- Estimularala personacon susprogresos. Nointerrumpirlecuando está hablandoy darletiempo.
- Facilitarquetome decisiones.
- Evitarquela persona se sientaaislada.Hacerlepartícipedetodo lo que pasaen su entornoy quecolaboreenlo que pueda.
- Más adelanteserá necesariola ayuda de unlogopeda.
- ENTORNO SOCIAL
- Implicaralapersona, enlamedida de lo posible, en su recuperación
- Procurarledistracción. Seroptimistas. Notratarlonunca como unniño
- Fomentarlarelaciónsocial: radiomejor queTV, prensa, música,tenerleal corriente de lascosas familiares,etc.
- Fomentarlareadaptaciónprofesional, siesposible
- A veces hay queaconsejarnuevasaficionesy actividades.
- CONSEJOS GENERALES
DOMICILIO:
•En el domicilio, puede ser necesario realizarpequeñasmodificaciones.
•Si hubieraescalerasen el interiorde la casa, puedeserútilel acoplamiento de unasillaen el pasamano. Los desniveles pueden precisar rampas.
SILLA:
• Parasentarse,suele sermejor utilizarsillas altasque tenganreposabrazosy respaldofirme.
•Las sillasde ruedasdeben tener siemprefrenoconunapalancadefácilacceso.
•El paciente debevestirseantesde realizar el trasladode la cama alasillade ruedasa menos que vayaa ducharse.
•Para el pasode la cama alasilla: las superficiesdeben estar alamisma alturaycercanas entre sí.
CAMA:
•El colchóndebe ser duro. En algunoscasospuedeserútillacolocaciónde una barraenlacabecera de la camapara facilitarel podersentarse.
•Actualmente tambiénexistencamas especialescon dispositivoeléctrico quepermiteelevarla cabecerao los pies.
VIAJES Y TRANSPORTE
•Cuandose soliciteunserviciodetransportepor teléfono, informe deladiscapacidad para quese procureel vehículo adecuado.
•Es muyimportantellevar siempreun informe médico.
•Si después de consultarcon su médico, no hay inconvenienteparaconducir sucoche,éste debe estarautomatizadoy preparado parafacilitar su manejo.
- RECURSOS SOCIALES
Es importante que conozca los recursos sociales que puede disponer. En su centro de salud le asesorarán de como los puede solicitar. Sepa que existen:
- Teleasistencia:Ha de solicitarla en servicios sociales. Se trata de una atención telefónica a cualquier hora del día. Esto facilita que el usuario esté en su domicilio.
- Centros de día: Son un recurso útil de ayuda a las familias y al enfermo neurológico, de manera que éstos puedan permanecer en su entorno habitual y además se trabaje en el aumento de autonomía y rehabilitación.
- Residencias temporales: Residencias para uso transitorio, cuando el cuidador no puede dedicar toda la atención al paciente (respiro familiar).
- Residencias definitivas: Los servicios sociales son los encargados de la tramitación.
- Asociaciones de familiares y enfermos.
La ley regula los requisitos básicos para la valoración de la dependencia. Se ha de solicitar en Servicios Sociales del municipio donde esté empadronado. De ella dependen tanto prestaciones económicas a las que se puede tener derecho como la posibilidad de uso de Servicios Sociales de la red pública.
También existenayudaspara adaptaciones en su hogar, para gestionar ayudas de prótesis, para la gestión de la incapacidad laboral... Consulte a su centro de salud.
- PREVENCIÓN DE NUEVOS EPISODIOS
Lo másfrecuentementerecomendadoes:
- Seguirunadietaequilibrada,bajaen grasas, bajaencolesteroly bajaensal
- Evitarla obesidad.
- Hacer el ejerciciofísico querecomiendeel médico yadoptarestilosde vidasaludables. Evitarel sedentarismo.
- Nofumar y limitar el consumo de alcohol.
- Cumplircon el tratamientodeformacorrecta.
Controlarlasenfermedades queaumentan el riesgode ictus: Hipertensión arterial, diabetes, colesterol, elevado, enfermedades cardíacas.
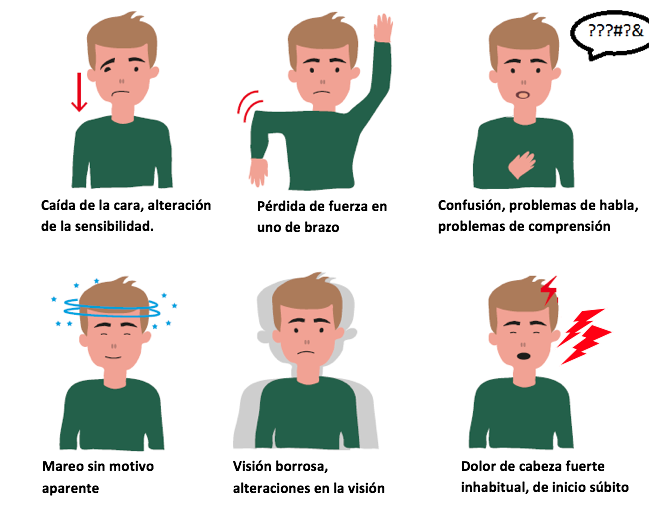
- SOSPECHA DE UN NUEVO ICTUS
Consulte a su médico o acuda a urgencias en caso de:
CONSEJOS PARA EL CUIDADOR
- Pidaayudade familiaresy de losrecursosde asociacionesquetenga a su alcance
- Infórmese yutilicelosrecursossociales a losquetenga derecho
- Planifiquelas actividades diarias,intentandotener tiempo parausted.
- Exprese sus sentimientosy emociones.
- Utilicelos programasde "respiro familiar"
Para más información
http://www.cuidadorascronicos.com/wp-content/uploads/2015/01/superar-el-ictus.pdf
Para dudas y consultas: 935656000
![]()







